Поллиноз (сенная лихорадка)
История

Более двухсот лет назад, английский врач Джон Босток первым в научной среде сделал доклад, описывающий клиническую картину поллиноза, которым страдал сам на протяжении многих лет. Ежегодно мучавшие его ринит и конъюнктивит он назвал симптомами «сенной лихорадки». Потребовалось полвека чтобы установить и доказать причину поллиноза, а так же неправомерность прежнего названия. Дело в том, что аллергическая реакция у детей и взрослых развивается не на сено, как предполагал Босток, а на пыльцу трав, сезон цветения которых в его случае совпал с периодом сенокоса.
С тех пор объем и глубина наших знаний об аллергии в общем, и поллинозе в частности, неуклонно растут. В международной классификации болезней (МКБ-10) поллиноз носит название «Аллергический ринит, вызванный пыльцой растений». Давайте разберемся в основных понятиях связанных с аллергией на пыльцу и рассмотрим методы профилактики этого заболевания.
Определение
Поллиноз – это хроническое заболевание, имеющее аллергическую природу и характеризующееся выраженной сезонностью. Триггером – аллергеном вызывающим обострение заболевания – является пыльца растений. На сегодняшний день известно примерно 150 пыльцевых аллергенов, которые имеют четко выраженную сезонность, совпадающую с периодом цветения соответствующих деревьев, кустарников, цветов и трав. Как правило, это ветроопыляемые растения. Переносимые по воздуху частички пыльцы попадают в организм человека и вызывают характерные для поллиноза симптомы.
Наиболее часто поллиноз выявляют в детском возрасте. Проявления ринита, зуда век и конъюнктивита совпадающие с цветением, например, березы или полыни, могут свидетельствовать о необходимости посетить аллерголога. Аллергия у ребенка может проявиться в период от четырех до десяти лет. При этом, мальчики болеют чаще чем девочки. Но болезнь может возникнуть и в более зрелом возрасте. Факторами, провоцирующими поллиноз, могут быть курение, несбалансированное питание, плохая экология – жители мегаполисов чаще страдают от аллергии, нежели жители сельской местности. Генетический фактор также имеет большое значение: если один из родителей болен аллергическими заболеваниями, то вероятность заболевания ребенка составляет 25%, если же больны оба родителя, то вероятность заболевания возрастает до 50%.
При этом до тридцати процентов населения земного шара подвержены аллергии на пыльцу той или иной степени тяжести, а количество больных поллинозом неуклонно растет.
Симптомы
При контакте с пыльцой наибольшую реактивность проявляют слизистые оболочки глаз и ЛОР-органов. Пыльца растений, впервые попав на слизистую, вызывает выработку антител (иммуноглоулина Е). И уже при повторном контакте вызывает аллергическую реакцию немедленного типа, сопровождающуюся воспалением, отеком, зудом. Одним из проявлений аллергической реакции является выработка большого количества гистамина, который, в свою очередь, расширяет кровеносные сосуды, вследствие чего снижается артериальное давление, может возникать головная боль. При высоком содержании гистамина в крови может возникать капивница, повышаться частота сердечных сокращений, развиваться отек слизистой оболочки дыхательных путей.
Наиболее распространенными симптомами поллиноза являются:
- приступы чихания, заложенность носа, сопровождающаяся обильными прозрачными истечениями – ринореей;
- першение и зуд в горле, сухой кашель, воспаление и увеличение аденоидов, отит;
- зуд и отеки век, конъюнктивит, слезотечение, ощущение песка в глазах.
В некоторых случаях сезонная аллергия кроме воспаления слизистой оболочки верхних дыхательных путей может вызывать отек и воспаление среднего уха. При этом возникает боль в ушах, может происходить снижение слуха.
Тяжесть проявления зависит не только от количества пыльцы с которой контактировал пациент, но и от индивидуальной чувствительности организма к конкретному аллергену. В некоторых случаях могут наблюдаться головная боль, кожная сыпь и даже бронхиальная астма.
Зачастую, первые симптомы аллергии на пыльцу принимаются за ОРВИ, однако поллиноз крайне редко сопровождается повышением температуры тела и, в отличие от простуды, не проходит через неделю.
Причины

Причины поллиноза связаны с генетическими, иммунологическими и экологическими факторами:
- Генетическая предрасположенность: Наследственность играет важную роль в развитии поллиноза. Если родители страдают от аллергии, вероятность развития аллергической реакции у их детей возрастает.
- Иммунологические факторы: Поллиноз возникает из-за чрезмерной реакции иммунной системы на пыльцу растений. Организм ошибочно воспринимает пыльцу как вредоносный агент и запускает иммунный ответ, который приводит к аллергическим симптомам.
- Экологические факторы: Воздействие определенных экологических факторов, таких как загрязнение воздуха, высокая концентрация пыльцы в атмосфере или изменения климатических условий, может увеличить риск развития поллиноза. Также повышенный уровень стресса, неправильное питание и недостаток физической активности могут ослабить иммунную систему и повысить чувствительность к аллергенам.
- Раннее воздействие на аллергены: В некоторых случаях раннее воздействие на аллергены в детстве может повысить риск развития поллиноза впоследствии.
- Нарушение барьерной функции слизистых оболочек: Вредные воздействия, такие как воздушные загрязнители, сухой воздух или химические вещества, могут нарушить барьерную функцию слизистых оболочек, что может способствовать проникновению пыльцы и развитию аллергической реакции.
В целом, поллиноз является результатом взаимодействия генетических, иммунологических и экологических факторов, которые совместно повлияют на чувствительность организма к аллергенам пыльцы и вызывают развитие аллергических симптомов. У каждого человека эти факторы могут влиять в разной степени, и поэтому поллиноз может проявляться по-разному и иметь различную тяжесть.
Патогенез
Рассмотрим этапы развития поллиноза более подробно:
- Сенсибилизация: На этапе сенсибилизации иммунная система организма впервые встречается с пыльцой, содержащей аллерген. В ответ на этот контакт, иммунная система начинает производить специфические антитела класса IgE, которые способны узнавать и связываться с аллергеном. На этом этапе симптомы аллергии еще не проявляются.
- Реэкспозиция: При повторном контакте с аллергеном пыльцы, антитела IgE, связываются с аллергеном, активируя клетки иммунной системы, такие как мастоциты и базофилы.
- Немедленная реакция: Активированные мастоциты и базофилы начинают высвобождать медиаторы воспаления, такие как гистамин. Эти вещества вызывают расширение кровеносных сосудов, увеличение проницаемости сосудов и стимуляцию нервных окончаний, что приводит к развитию аллергических симптомов. Немедленные симптомы могут включать чихание, зуд, заложенность носа, слезотечение, зуд и покраснение глаз.
- Отложенная реакция: У некоторых людей после контакта с аллергеном пыльцы могут возникать отложенные аллергические симптомы через несколько часов или дней. Эти симптомы связаны с дополнительными клетками иммунной системы, такими как эозинофилы и Т-лимфоциты, которые принимают участие в воспалительных процессах.
- Хроническая фаза: Если контакт с аллергеном пыльцы продолжается длительное время или часто повторяется, может развиться хроническая фаза поллиноза. На этом этапе аллергические симптомы становятся устойчивыми, и воспаление может усиливаться. Это может привести к обострению аллергических проявлений и развитию дополнительных аллергических заболеваний, таких как аллергический ринит, конъюнктивит или астма. В хронической фазе поллиноза наблюдаются продолжительное воспаление и постоянные аллергические симптомы, что может снижать качество жизни пациента.
Важно заметить, что индивидуальные особенности организма, наличие других аллергий или заболеваний, а также окружающая среда могут повлиять на течение поллиноза и выраженность его симптомов.
Классификация поллиноза
Сегодня в клинической практике нет однозначно принятой классификации поллиноза, поэтому наиболее часто тяжесть его проявления условно делят на три степени:
- легкое течение поллиноза характеризуется слабой выраженностью симптомов, которые купируются минимальной терапией;
- средняя тяжесть течения доставляет ощутимый дискомфорт, требует изменение образа жизни в период обострения;
- тяжелое течение значительно снижает качество жизни и в некоторых случаях может требовать госпитализации.
В зависимости от источника аллергена, поллиноз классифицируется по следующим категориям:
- Деревья. Береза, ольха, орешник, дуб, ива, ель, сосна, платан.
- Травы. Овсяница луговая, костер, луговой мятлик, райграс, осоковые травы.
- Сорные растения. Полынь обыкновенная, амброзия, крапива, париетария, череда.
Это только частичный список аллергенов и растений, вызывающих поллиноз. Важно отметить, что аллергическая реакция может быть вызвана не только одним аллергеном, но и комбинацией нескольких аллергенов, которые могут присутствовать в пыльце разных растений.
Сезонность
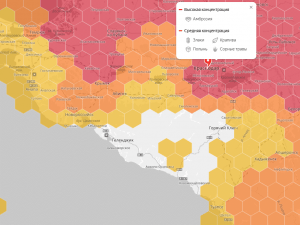
Одной из ключевых особенностей поллиноза является сезонность его обострения. Именно эта особенность и позволила Джону Бостоку назвать поллиноз «сенной лихорадкой». Однако, правильно интерпретировать своё наблюдение он не смог.
В пылении растений выделяют следующие периоды, актуальные для людей, подверженных аллергии на пыльцу:
- апрель-июнь – время цветения деревьев. Наиболее частыми причинами аллергии являются пыльца березы, дуба, орешника, клена, ивы. Реже – пыльца хвойных деревьев – сосны и ели. Аллергия на пыльцу березы может провоцировать перекрестную аллергию – возможна аллергическая реакция на сельдерей, яблоки, морковь, картофель. Вопреки расхожему мнению, тополиный пух, сам по себе, редко вызывает аллергию, однако на нем в большом количестве может оседать пыльца других растений.
- июнь-июль – цветение злаковых. Среди них можно выделить культурные злаки и дикорастущие. Последние – луговые травы райграс, тимофеевка, мятлик – чаще являются причиной поллиноза, нежели рожь, пшеница, овес.
- июль-сентябрь – цветение всем известных полыни, амброзии, лебеды, ромашки, кукурузы, подсолнечника.
При этом, сроки цветения растений в разных климатических регионах могут отличаться на одну-две недели, что делает возможным «пережидание периода цветения» в другой климатической зоне, даже если по составу цветущих растений она не отличается. В составлении маршрута помогут аллергопрогноз или аллергокарта.
Диагностика
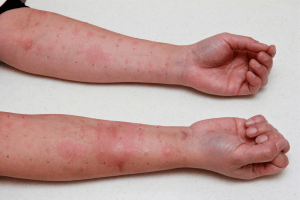
Основным методом диагностики аллергии у ребенка является кожное аллергическое тестирование. Данный метод применим и у взрослых. На кожу пациента наносятся стандартизированные растворы аллергенов. При наличии местной реакции определяется чувствительность к конкретному аллергену с помощью титрования – изменения концентрации наносимого на кожу раствора. Данный метод исследования необходимо проводить под контролем специалиста – нанесение раствора аллергена на кожу может вызвать астматический приступ, отек Квинке, а в тяжелых случаях и аллергический шок. Важное условие проведения диагностики – отсутствие цветения вызывающих аллергию растений. Также не допускается прием антигистаминных и гормональных препаратов.
Другой способ диагностировать поллиноз – сдать анализ крови на аллергены. Лабораторное исследование сыворотки крови на специфический иммуноглобулин класса Е (IgE) позволяет проводить диагностику в период обострения поллиноза, а также диагностировать аллергию у детей более раннего возраста. При этом исследовании выявляется не только наличие антител к конкретному аллергену, но и их количество, обуславливающее выраженность и тяжесть аллергической реакции.
Одним из самых современных методов диагностики аллергии является молекулярная аллергология – инновационное направление в изучении аллергических реакций, которое включает в себя использование молекулярных и биохимических методов для анализа и определения аллергенов на молекулярном уровне. Это направление позволяет более точно идентифицировать аллергены, что в свою очередь помогает разработать более эффективные стратегии диагностики, профилактики и лечения аллергических заболеваний.
Молекулярная аллергология позволяет осуществить компонентный подход в диагностике аллергии на пыльцу. В прошлом, аллергию на пыльцу трудно было точно диагностировать, так как тесты определяли наличие аллергии на целый комплекс аллергенов, а не на конкретный. Сегодня, благодаря молекулярной аллергологии, можно выявить конкретный аллерген, вызывающий аллергическую реакцию у пациента, что позволяет назначить индивидуализированное лечение.
Так, вместо общего тестирования на аллергию к пыльце деревьев, молекулярные методы аллергологии позволяют определить, какой именно аллерген из пыльцы вызывает реакцию: например, аллерген из пыльцы березы (Bet v 1) или из пыльцы ольхи (Aln g 1). Это значительно улучшает качество диагностики и позволяет назначить более точечное и эффективное лечение пациентам с аллергическими заболеваниями.
Крайне важно провести своевременную диагностику поллиноза, позволяющую выявить аллерген и назначить адекватную терапию сезонной аллергии. В противном случае игнорирование проблемы может привести к возникновению осложнений, среди которых отит, нарушение слуха, формирование полипов (как следствие разрастания слизистой оболочки носовой полости), а также бронхиальная астма. Одной из причин нарушения носового дыхания в детском возрасте является длительный отек слизистой носа, характерный для аллергического ринита. А его следствием может являться снижение внимания и повышение утомляемости, что наиболее актуально для школьников.
Лечение
После анализа клинической картины и основываясь на данных лабораторных исследований, врач-аллерголог может поставить диагноз и назначить необходимое лечение. Как правило, это исключающая и симптоматическая терапия.
Пациенту рекомендуется избегать контакта с аллергенами и при необходимости применять антигистаминные препараты, а в некоторых случаях гормональные лекарственные средства, действие которых направлено на подавление воспалительной реакции. При наличии симптомов поражения слизистой глаз назначается соответствующая симптоматическая терапия. Для купирования заложенности носа, ринореи назначаются капли и спреи обладающие сосудосуживающим эффектом.
В период ремиссии, то есть отсутствия симптомов, возможно применение аллергенспецифической иммунотерапии (АСИТ). АСИТ, или же специфическая гипосенсибилизация, – это приучение организма к аллергену, который вводится в организм небольшими, постепенно повышающимися, дозами. Данный вид терапии является не симптоматическим, а воздействует на причину заболевания – именно этот метод рекомендует Всемирная организация здравоохранения для борьбы с поллинозом.
Однако, в настоящее время, полностью вылечить аллергию на пыльцу невозможно. После лечения можно достигнуть продолжительной ремиссии или снижения реактивности иммунной системы на аллерген и выраженности симптомов, как следствие – уменьшение потребности в лекарственных препаратах. Лечение аллергии у детей позволяет снизить вероятность развития бронхиальной астмы, как одного из варианта развития поллиноза.
Профилактика
Профилактика аллергии на пыльцу схожа с профилактикой обострений других видов аллергии. Основная цель – минимизировать, а в идеале исключить, контакт с аллергеном. Для этого необходимо:
- избегать нахождения на улице в сухую и ветреную погоду;
- ежедневно делать влажную уборку и принимать душ;
- использовать воздухоочистители и увлажнители воздуха;
- проветривать помещение после дождя;
- днем плотно закрывать окна и двери;
- ежедневно принимать антигистаминные препараты в дозировках назначенных врачом;
- возможна смена места жительства на время цветения растений провоцирующих аллергию.
Так как аллергия – это неадекватная реакция иммунной системы, то воздействие на иммунитет с целью устранить функциональный дисбаланс может быть рассмотрено как один из способов снижения излишней реактивности организма. Лекарственные препараты, обладающие иммуномодулирующим действием, позволяют воздействовать на различные звенья иммунной системы, возвращая их в состояние физиологической нормы. Подобно действию естественного гормона иммунитета, синтетические препараты на основе тимопоэтина запускают каскад реакций иммунной системы в результате которого показатели иммунитета возвращаются в границы референсных значений, таким образом, позволяя снизить нежелательные иммунные реакции.
Имунофан может потенциально помочь при поллинозе путем регуляции иммунного ответа и снижения чувствительности к аллергенам пыльцы. Однако его использование должно быть согласовано с аллергологом или другим специалистом, поскольку каждый организм индивидуален, и эффективность иммуномодулирующих препаратов может варьироваться.
Важно отметить, что лечение поллиноза обычно включает комплексный подход, сочетающий медикаментозное лечение, иммунотерапию и изменения в образе жизни, направленные на минимизацию контакта с аллергенами пыльцы. Имунофан может быть одним из элементов такой комплексной терапии, но его использование должно быть обосновано и согласовано с врачом, который оценит индивидуальную ситуацию пациента и возможные побочные эффекты.
Профилактические мероприятия не являются сложными. Но при неправильном лечении и бесконтрольном приеме препаратов поллиноз может осложниться более опасными заболеваниями. Именно поэтому, при первых подозрениях на аллергию, тем более аллергию у ребенка, следует обратиться к врачу, который поставит диагноз и назначит адекватную терапию. Комплексный подход к лечению и профилактике может значительно снизить тяжесть аллергических проявлений и улучшить качество жизни пациента.

Врач общей практики, стаж работы 13 лет.